- 医学遗传中心简介
- 医学遗传中心遗传咨询...
- 遗传专科诊疗门诊
- 实验室硬件
- 胎儿医学多学科会诊门...
- 宫内治疗
- 介入性产前诊断
- 双胎、多胎妊娠门诊
- 细胞遗传实验室
- 生化遗传实验室
- 分子微生物PCR实验室
- 分子遗传实验室
- 罕见遗传病基因检测
- 无创产前基因筛查
- 胚胎植入前遗传学检测...
- 染色体微阵列分析
- QF-PCR(多重STR位点分...
- 出生缺陷与产前诊断专...
- 地贫健康教育知识要点
- 科研教学面上项目
近年来,随着全面二孩政策的开放,辅助生殖技术的发展运用,双胎及多胎妊娠发生率明显升高。对于双胎、多胎妊娠的妈妈和家庭来说,既能享受一次得到两个或以上宝宝的“幸运”,同时也要承担高于分娩一个宝宝数倍的危险。
双胎、多胎母体风险
1. 母体的并发症增加7倍,包括妊娠剧吐、妊娠期糖尿病、高血压、贫血、出血、剖腹产、产后抑郁症
2. 妊娠期高血压的发生与总胎儿数成正比,单胎为6.5%、双胎为12.7%、三胎为20%。高龄孕妇的并发症发生率更高。
3. 既往有分娩史的孕妇有较高的剖宫产比例,增加了子宫破裂的风险。
4. 多胎妊娠还产生显著的经济负担,如对婴幼儿特殊护理、家庭负担、医疗支出和父母的压力显著增加,导致了一系列的社会和家庭的负担
双胎、多胎胎儿风险
1. 多胎妊娠胎儿死产的风险增加约5倍,新生儿死亡的风险增加6倍。
2. 多胎妊娠早产的风险增加6倍,在32周之前分娩的风险增加13倍。|
3. 双胎妊娠的围产儿死亡率较单胎妊娠增高4倍,三胎妊娠增高6倍。
4. 多胎妊娠增加新生儿和婴儿近期和远期的发病率,如胎儿早产、低体重儿、极低体重儿、脑瘫、学习障碍、语言发展缓慢、行为困难、慢性肺病、发育迟缓和死亡的风险增加。
在双胎妊娠中,根据绒毛膜性质可以分为单绒毛双胎及双绒毛膜双胎,双绒毛膜双胎占70%~80%,单绒毛膜双胎20%~30%。根据羊膜性质又可以进一步分为单绒毛膜单羊膜囊双胎,单绒毛膜双羊膜囊双胎,双绒毛膜双羊膜囊双胎。单绒单羊双胎占单绒毛膜性双胎的1%~2%,双胎儿共用1个胎盘及羊膜囊,易发生脐带缠绕致围产儿死亡,需要密切监测。单绒双胎双胎各有单独的羊膜囊,同用1个胎盘,因此,可能会发生一系列的并发症,如双胎输血综合征(TTTS)、选择性胎儿宫内生长受限(sIUGR)、双胎反向动脉灌注序列(TRAPS)、双胎贫血-多血序列征(TAPS)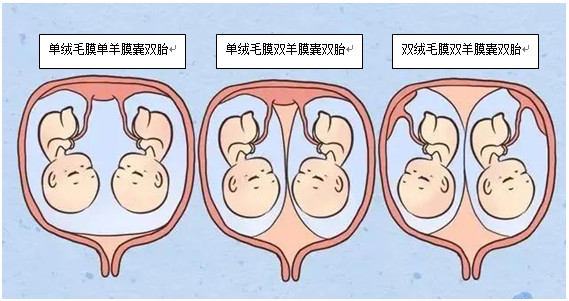
与此同时,双胎、多胎妊娠产前检查方案和单胎也有许多差别,如超声检查的时间间隔、孕期补充药物的方案、染色体筛查的方案、入院和分娩时间等。因此,加强双胎、多胎妊娠的孕期规范化管理尤为重要,早发现、早诊断、早治疗双胎、多胎妊娠并发症,对于改善妊娠结局,降低围产儿死亡率有重大意义。
2017年,医学遗传中心开设双胎、多胎妊娠门诊,由专人进行负责及管理,不仅制定了规范的双胎、多胎孕期管理流程,还为双胎及多胎妊娠孕妇提供更为全面、细致的孕产期保健服务,以及更多“专业性”、精细化的指导与帮助。
自成立以来,双胎、多胎妊娠门诊已经服务了5万多人次,其中双胎、多胎介入性产前诊断一千五百多例,氯化钾减胎三百多例,射频消融减胎三百多例,术后胎儿存活率均达国际水平,并于2020年开展了胎儿镜手术,能够对复杂性双胎进行最规范最全面的诊断与治疗。欢迎各位双胎、多胎的孕妇来我院咨询就诊。

